Bolest desni: Uzroci i mehanizmi

Uloga plaka u bolestima desni
Nakon obimnih studija, opšte je prihvaćeno da parodontalne bolesti pokreću bakterije iz plaka.1
Prvi simptomi poput oticanja, crvenila i krvarenja desni (gingivitisa) proizlaze iz reverzibilnog upalnog odgovora izazvanog toksinima u plaku.1,2 Međutim, nivo nakupljanja plaka potreban da izazove upalu desni i utiče na njen tok varira kod svakog pacijenta.3
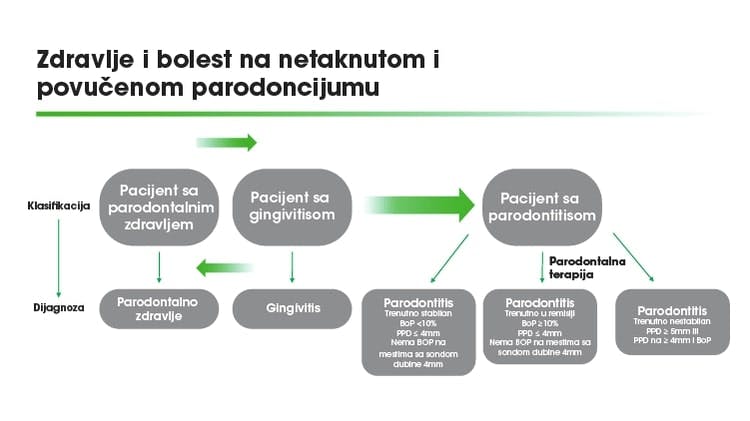
Tokom 2017. godine, Američka akademija parodontologije (AAP) i Evropska federacija parodontologije (EFP) organizovale su Svetski radni sastanak o klasifikaciji parodontalnih i periimplantatnih bolesti i stanja, s ciljem stvaranja konsenzualne baze znanja koja će se promovisati globalno. U izveštaju radne grupe 1, koji je rezultat ovog konsenzusa, zaključeno je da je gingivitis "nespecifično inflamatorno stanje i stoga posledica trajnog nakupljanja plaka na apikalnom delu gingivalne margine.3 Izveštaj je takođe istakao da je "plak značajan faktor rizika i neophodan preduslov za parodontitis, te da lečenje gingivitisa treba biti osnovna strategija prevencije parodontitisa”.3
Zaključci Svetskog radnog sastanka istakli su da pacijenti sa istorijom parodontitisa 'tokom celog života imaju visok rizik od ponovnog javljanja parodontitisa' i da će im biti potrebno praćenje na određenim mestima kao deo programa održavanja.
Dakle, iako loša oralna higijena i prisustvo plaka predstavljaju glavni uzrok parodontalnih bolesti, nisu jedini uzročni faktor za napredovanje parodontitisa.
Video za pacijente o uzrocima parodontalne bolesti
Ovaj video objašnjava glavne uzroke parodontalne bolesti i može se deliti s pacijentima u skladu s vašim savetima.

Šta određuje brzinu razvoja, ozbiljnost i obim bolesti desni?
Osim nakupljanja plaka, postoji niz lokalnih (predisponirajućih) i sistemskih (modifikujućih) faktora koji mogu značiti da su pacijenti pod većim rizikom od progresije bolesti. Ovi faktori su navedeni kao deo Svetskog radnog sastanka 2017. godine kako bi se pružila konsolidovana lista i mogu se koristiti za informisanje o proceni rizika kod pacijenata.
Kao deo globalnog projekta za parodontalno zdravlje, FDI je kreirao alat za prevenciju i upravljanje bolestima odmah uz pacijenta. Saznajte više ovde.

Lokalni faktori rizika prema AAP i EFP globalnoj klasifikaciji
Ovi faktori podstiču nakupljanje plaka ili na neki način inhibiraju uklanjanje plaka i obuhvataju:3
- Faktori koji zadržavaju nakupljanje plaka i čine ga teškim za uklanjanje četkanjem i čišćenjem međuzubnim prostorima, npr. nepravilno postavljeni zubi ili popravke.
- Nedostatak lučenja pljuvačke. Stanja poput kserostomije mogu značiti smanjeno čišćenje površina zuba i izložiti pacijente riziku. Uzroci kserostomije uključuju upotrebu lekova i stanja poput Sjogrenovog sindroma3

Sistemski faktori rizika prema AAP i EFP globalnoj klasifikaciji
Sistemski faktori rizika poznati su i kao modifikujući faktori rizika jer se odnose na karakteristike pojedinca koje mogu uticati na njihovu imuno-inflamatornu reakciju na plak biofilm.3
- Pušenje ima duboke efekte na gingivalna tkiva koji mogu prikriti kliničke znakove gingivitisa, kao što je krvarenje pri sondiranju, uprkos inflamatornim odgovorima3
- Metabolički faktori, uključujući hiper glikemiju kod ljudi sa ili bez dijabetesa3
- Nutritivni faktori, uključujući ozbiljan nedostatak vitamina C
- Farmakološki agensi takođe mogu povećati podložnost gingivitisu. To može biti rezultat smanjenog lučenja pljuvačke, uticaja na endokrinsku funkciju ili izazivanja povećanja desni
- Hormonske promene povezane sa seksualnim steroidima, npr. tokom puberteta ili trudnoće, mogu modifikovati gingivalni inflamatorni odgovor
- Hematološki uslovi, npr. leukemija, mogu dovesti do prekomerne gingivalne upale
Prilagođeno prema uputstvima EFP
Parodontitis deli zajedničke faktore rizika sa drugim nezaraznim bolestima
"Parodontitis je nezarazna bolest (NCD) i deli zajedničke faktore rizika sa drugim NCD-ovima, uključujući pušenje, prekomernu težinu, glikemiju/hiperglukemiju i stres.
Dokazi se skupljaju kako bi podržali činjenicu da upravljanje životnim stilom povezanim s mnogim NCD-ovima takođe može smanjiti parodontalnu bolest. Sistematski pregled od strane Ramseier et al4 ističe dokaze da odvikavanje od pušenja, kontrola dijabetesa, povećanje fizičke aktivnosti, prilagođavanje ishrane i gubitak težine poboljšavaju parodontalno zdravlje i kvalitet života pacijenata.
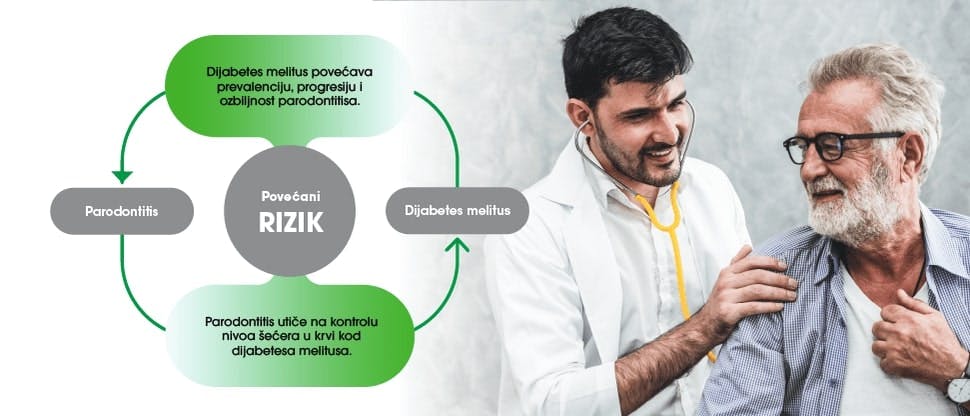
Postoje jake veze (dvosmerni odnos) između dijabetesa i parodontitisa. Osobe s parodontitisom imaju veći rizik od dijabetesa, a pacijenti s parodontitisom tri puta su skloniji razvoju parodontalne bolesti.5 Osim toga, kontrola dijabetesa je složenija kada pacijent takođe ima parodontitis.5
Nedavna istraživanja ukazuju da se stopa razvoja parodontitisa povećava 1,8 puta više kod gojaznih osoba, a oni s indeksom telesne mase (BMI) > 30 imaju tri puta veću verovatnoću da će razviti parodontitis.6,7 Pretilost širom sveta gotovo se utrostručila od 1975. godine.8
Saznajte više u našem članku Da li bismo trebali tražiti tragove u načinu života pacijenta kako bismo procenili rizik od bolesti desni?".
Progresija parodontalne bolesti
Pomozite svojim pacijentima na putu ka optimalnom zdravlju desni